Lần đầu tiên tại Việt Nam can thiệp tắc mạch trong bào thai
ThS.BS. Lê Võ Minh Hương
P. Công tác xã hội
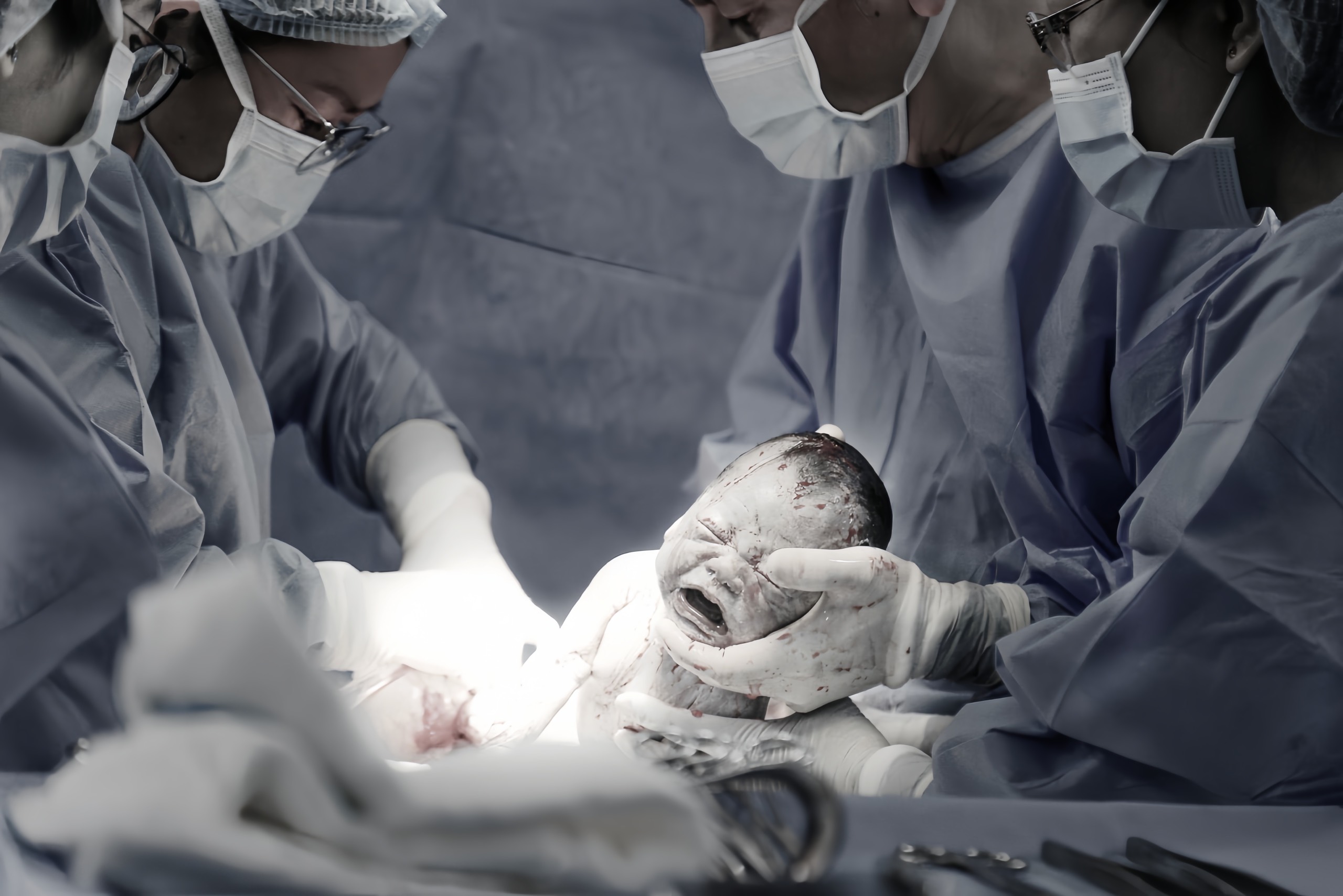
Sáng nay 29/8, bệnh viện Từ Dũ chào đón một thiên thần nhỏ chào đời khỏe mạnh ở tuổi thai 37,5 tuần, sau khi được can thiệp tắc mạch điều trị bướu máu bánh nhau ở thời điểm thai 26 tuần.
Sản phụ T.N sinh năm 1988, đã có 1 lần mổ lấy thai vì nhau tiền đạo cách đây 7 năm. Thai kỳ lần này chị khám thai rất cẩn thận tại các mốc thai kỳ quan trọng, sàng lọc 3 tháng đầu với NIPT nguy cơ thấp.
Khi thai kỳ được 17 tuần, bác sĩ phát hiện có bướu máu bánh nhau, chị N. được chuyển lên bệnh viện Từ Dũ để theo dõi và điều trị.
Do khối bướu đã “cướp” phần lớn máu nuôi em bé, nên thai bị thiếu máu rất nặng. Để điều trị, chị N. trải qua 1 lần truyền máu bào thai vào ngày 15/5 và theo dõi đến 26 tuần. Tuy nhiên, khối bướu phát triển ngày càng to, lên đến 9 cm và tăng sinh nhiều mạch máu. Dưới siêu âm, quan sát rất rõ mạch máu nuôi khối bướu với dòng chảy mạnh, thai nhi có biểu hiện thiếu máu ngày càng nặng, tim to, gan to, ruột tăng âm. Lúc này tiên lượng thai kỳ rất dè dặt, có nguy cơ thai kỳ phải dừng lại sớm hoặc thai nhi có thể bị lưu.
Ban giám đốc bệnh viện Từ Dũ đã quyết định phối hợp với bệnh viện Nhi Đồng 1 để thực hiện phẫu thuật tắc mạch máu nuôi khối bướu, để điều trị tình trạng thiếu máu bào thai. Phẫu thuật này chưa từng được thực hiện trước đây tại bệnh viện Từ Dũ, cũng như tại các bệnh viện phụ sản lớn tại Việt Nam. Trước thử thách lớn như vậy, gia đình chị N. vẫn quyết tâm thực hiện phẫu thuật tắc mạch trong bào thai để cứu em bé của mình.
Sau khi thực hiện tắc mạch trong bào thai vào ngày 12/6, chị N. được tiếp tục theo dõi thai kỳ tại bệnh viện Từ Dũ. Một ngày sau tắc mạch, siêu âm Doppler cho thấy mạch máu đến nuôi khối bướu đã bị tắc hoàn toàn. Sau đó, tình trạng thiếu máu của bào thai giảm dần và tăng trưởng của thai cải thiện rõ rệt qua từng tuần theo dõi, kích thước tim và gan dần trở về bình thường, ruột hết tăng âm. Chị N. được lên kế hoạch mổ lấy thai chủ động ở thời điểm thai 37,5 tuần – sau 11 tuần theo dõi đầy căng thẳng và hồi hộp sau phẫu thuật tắc mạch.
Ekip phẫu thuật đã tiên lượng trước các nguy cơ của cuộc mổ lấy thai như băng huyết sau sinh do bánh nhau dày, diện bám rộng, nguy cơ dính do vết mổ cũ dọc giữa bụng của lần mổ trước. Nhờ đó, ca mổ lấy thai sáng ngày 29/8 đã diễn ra cực kỳ thành công với lượng máu mất chỉ 200mL, em bé nặng 2900 gam, khỏe mạnh và được da kề da cùng mẹ.
Khoảnh khắc vỡ òa khi hai vợ chồng nghe tiếng khóc chào đời của con, anh T. bố bé đã xúc động chia sẽ lời cảm ơn sâu sắc đến ban giám đốc bệnh viện, bác sĩ Trần Ngọc Hải, BS. CKII. Trịnh Nhựt Thư Hương, các y bác sĩ khoa Chăm sóc trước sinh và Đơn vị Can thiệp bào thai cũng như bác sĩ Đỗ Nguyên Tín trưởng đơn vị Can thiệp mạch máu bệnh viện Nhi Đồng 1.
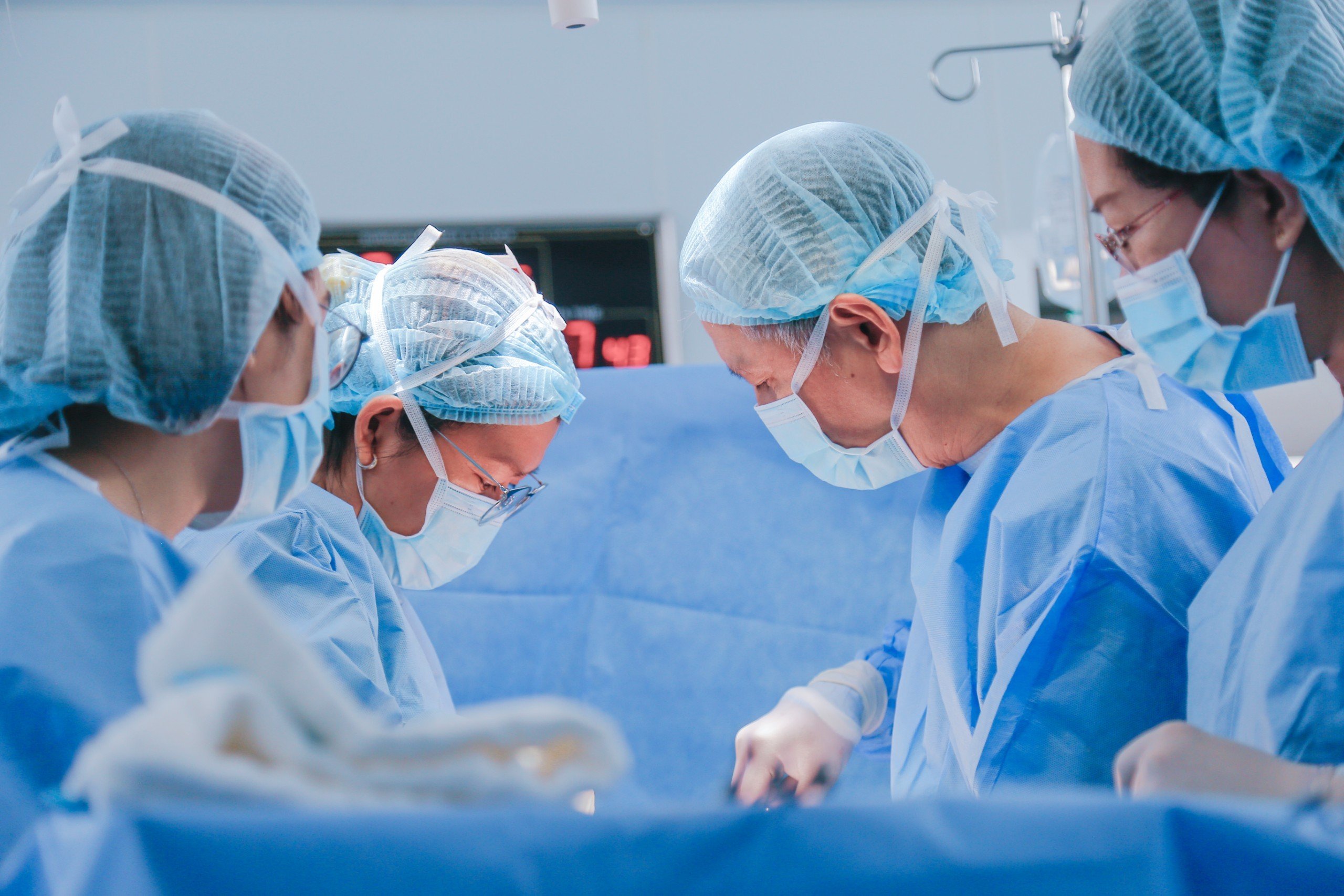
Theo BS. CKII. Trần Ngọc Hải, bướu máu bánh nhau là một loại u lành tính có thể gặp trong khoảng 1% thai kỳ. Tuy nhiên, rất hiếm gặp trường hợp khối bướu to gây ảnh hưởng đến thai, chỉ khoảng 1 trường hợp trên 3500 thai kỳ. Những khối bướu kích thước lớn có thể gây thiếu máu bào thai rất nặng, suy tim thai, tràn dịch đa màng, phù thai. Thiếu máu xuất hiện càng sớm hoặc mức độ thiếu máu càng nặng thì tiên lượng thai kỳ càng dè dặt.
Trước đây, chúng ta chỉ theo dõi và điều trị triệu chứng, ví dụ như truyền máu nếu thiếu máu nặng, giảm ối nếu đa ối và nuôi trẻ sinh non nếu phải chấm dứt thai kỳ sớm. Hiện tại chúng ta có thêm lựa chọn điều trị tận gốc cho bệnh lý này, đó là thuyên tắc mạch máu trong thai kỳ.
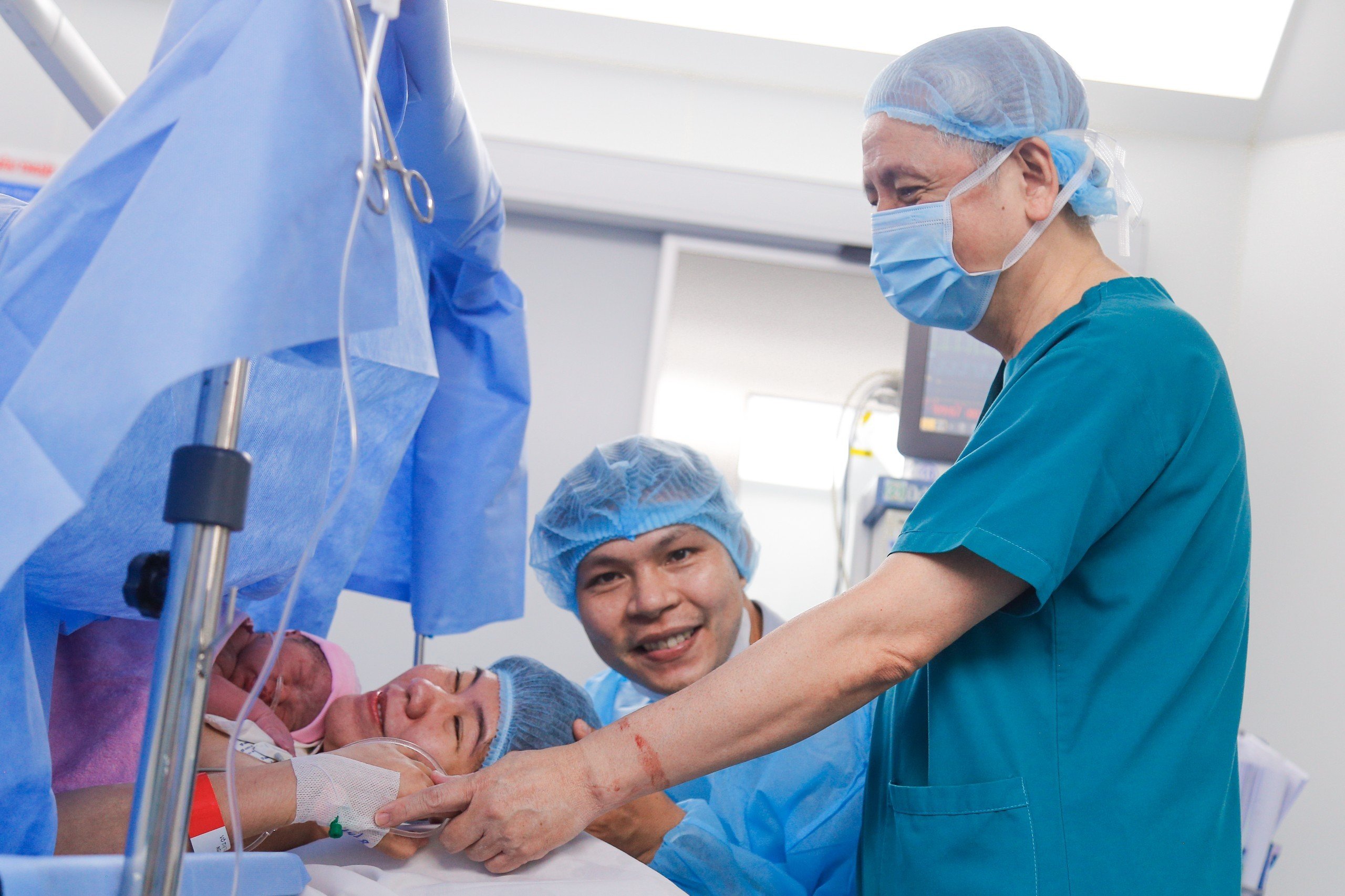
Nguồn gốc gây thiếu máu bào thai bị loại bỏ khi các mạch máu nuôi khối bướu bị làm tắc nhờ các kỹ thuật gây thuyên tắc nội mạch. Tuy nhiên, đây là một kỹ thuật khó thực hiện và vẫn có nguy cơ thất bại. Mặc dù vậy, trường hợp can thiệp nội mạch đầu tiên tại bệnh viện Từ Dũ cũng như tại Việt Nam đã thành công, mở ra nhiều hy vọng điều trị cho những gia đình, sản phụ có bệnh lý bướu máu bánh nhau, cũng như các bệnh lý liên quan đến mạch máu khác trong thai kỳ.

Ngày 14/02/2025, tại trụ sở Trung tâm Y tế huyện Cần Giờ, Sở Y tế đã bàn giao Bác sĩ trẻ tình nguyện đợt 16 nằm trong Chương trình nâng cao năng lực y tế xã đảo Thạnh An, huyện Cần Giờ kết hợp với khảo sát thực tế Bệnh viện huyện Cần Giờ để phục vụ công tác thành lập cơ sở 2 của Bệnh viện Từ Dũ đặt tại huyện Cần Giờ.
Trong không khí ấm áp của những ngày đầu xuân, chuyến thăm của Thứ trưởng Bộ Y tế là sự động viên to lớn dành cho tập thể y bác sĩ và nhân viên y tế Bệnh viện Từ Dũ. Chuyến thăm không chỉ thể hiện sự quan tâm của Bộ Y tế mà còn là cơ hội để bệnh viện báo cáo những thành tựu nổi bật trong công tác chăm sóc sức khỏe bà mẹ và trẻ sơ sinh.
Khép lại năm 2024, Bệnh viện Từ Dũ tự hào khi đã thực hiện thành công 5 ca can thiệp tim bào thai, mang đến sự sống khỏe mạnh cho 5 thiên thần nhỏ. Đây không chỉ là niềm vui lớn của các gia đình mà còn là một cột mốc quan trọng đối với ngành Y tế, đánh dấu bước tiến mới trong y học bào thai chuyên sâu.
Những bệnh nhân K đang được điều trị tại khoa Ung bướu phụ khoa bệnh viện Từ Dũ, mỗi ngày phải đối mặt với những đau đớn cả thể xác lẫn tinh thần, nhưng vẫn cố gắng mỗi ngày để luôn giữ được nụ cười và tinh thần lạc quan cho hành trình chiến đấu bênh tật của chính mình.
Nhằm tạo không khí vui tươi, phấn khởi chào đón năm mới, Bệnh viện Từ Dũ phát động cuộc thi ảnh và video clip với chủ đề “Vươn tầm thế giới, mừng xuân Ất Tỵ 2025”. Đây là cơ hội để viên chức người lao động các khoa phòng của bệnh viện ghi lại những khoảnh khắc đẹp, sáng tạo, và ý nghĩa trong không khí mùa xuân.
Chương trình múa lân không chỉ mang lại niềm vui, tiếng cười mà còn thể hiện tinh thần sẻ chia, đồng cảm sâu sắc. Đây là hoạt động nhân văn được Ban Giám đốc Bệnh viện Từ Dũ ghi nhận và ủng hộ nhiệt tình, góp phần lan tỏa giá trị tốt đẹp trong dịp đầu năm mới.



