TP.HCM: Cứu bé trai ngưng thở 1 phút sau sinh (Báo Thanh Niên)
Sau sinh tại Bệnh viện Từ Dũ (TP.HCM), bé trai nặng 3.100 gram thở và khóc được nhưng da tím tái, nhịp tim bé chậm 52 lần/phút và sau 1 phút thì bé ngưng thở.
Cả ba và mẹ bé (chị T.T.T.A, 30 tuổi) đều là bác sĩ, làm việc tại tỉnh Sóc Trăng. Sau cưới, chị A. từng một lần sảy thai sớm và một lần bị thai lưu lúc 7 tuần. Sau đó, chị nhanh chóng có thai lại, khám thai định kỳ theo lịch. Lúc 3 tháng đầu thai kỳ, xét nghiệm sàng lọc thai NIPT nguy cơ thấp và xét nghiệm tổng quát của chị đều bình thường, siêu âm độ mờ da gáy cũng trong giới hạn bình thường, nhịp tim thai 140-160 nhịp/phút không phát hiện bất thường.
Tuy nhiên, lúc 21 tuần, chị A. đi khám thai và siêu âm hình thái 4D phát hiện nhịp tim thai của bé chỉ còn có 55 - 60 nhịp/phút (bình thường trên dưới 140 nhịp/phút). Đây là một bất thường khá nghiêm trọng nên hai vợ chồng chị A. đã lên Bệnh viện (BV) Từ Dũ và BV Nhi đồng 1 để kiểm tra lại.
Ngày 2.3, bác sĩ chuyên khoa 2 Trần Ngọc Hải, Giám đốc BV Từ Dũ, cho biết qua thăm khám, siêu âm tiền sản thấy nhịp tim thai rất chậm, bất thường nên cho chỉ định làm các xét nghiệm tự miễn tìm nguyên nhân đồng thời hội chẩn với BV Nhi đồng 1. Kết quả siêu âm tại BV Nhi đồng 1 cho thấy tần số tim 57 nhịp/phút, nhịp nhĩ 120 nhịp/phút, cấu trúc tim bình thường, hở 3 lá nhẹ.
Khi có kết quả xét nghiệm miễn dịch, bác sĩ phát hiện chị A. bị bệnh Lupus ban đỏ hệ thống. Căn bệnh tự miễn có thể khiến phụ nữ mang thai và thai nhi gặp những biến chứng nguy hiểm.
Sau khi phát hiện bị Lupus, chị A. điều trị bệnh nền. Về phần em bé, BV Từ Dũ và BV Nhi đồng 1 theo dõi liên tục mỗi hai tuần 1 lần và gần đây là mỗi tuần 1 lần đánh giá sát các thông số tim mạch và thấy nhịp tim thai ổn định ở tần số 56 nhịp/phút.
Khi thai được 34 tuần 5 ngày, kết quả siêu âm ghi nhận có tình trạng hẹp hở van mức độ trung bình do tim to trong bệnh lý cơ tim Lupus, suy tim thai nhẹ - trung bình cần theo dõi sát sao vì nguy cơ thai lưu và tử vong chu sinh cao. Chị A. được các bác sĩ tư vấn cần đặt máy tạo nhịp cho bé ngay sau sinh.
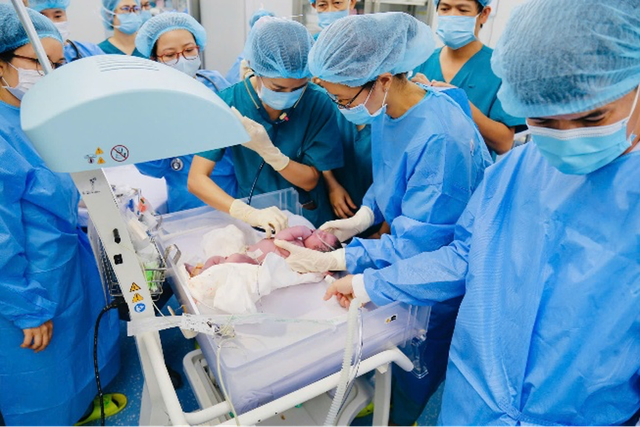
Các bác sĩ tiến hành kiểm tra, đánh giá tình trạng bé và tiến hành lập đường truyền nhanh để thực hiện phẫu thuật
ẢNH: BVCC
Hai phương án chuẩn bị khi chấm dứt thai kỳ sớm
Ngày 26.2, cuộc hội chẩn giữa ban giám đốc và các bác sĩ chuyên gia của BV Từ Dũ và Nhi đồng 1 quyết định chấm dứt thai kỳ sớm và đưa ra 2 phương án song song. Nếu ngay sau mổ lấy thai huyết động bé ổn định có thể chuyển bé về BV Nhi đồng 1 thực hiện can thiệp đặt máy tạo nhịp. Nếu huyết động bé không ổn định, chuyển viện không an toàn thì sẽ tiến hành can thiệp đặt máy tạo nhịp theo phương pháp mới là đặt máy tạo nhịp nội tâm mạch ngay tại phòng mổ BV Từ Dũ ngay khi bé chào đời.
Ngày 27.2, khi thai được 36 tuần, chị A. được siêu âm kiểm tra lại thấy tim thai có diễn tiến suy tim bào thai nặng hơn. Hội đồng hội chẩn của 2 BV kết luận với chẩn đoán con so, thai 36 tuần 1 ngày, suy tim bào thai do tổn thương dẫn truyền từ nhĩ xuống thất có nguyên nhân từ bệnh lý Lupus của mẹ. Các bác sĩ thống nhất xử trí cấp cứu bán cấp, nếu chậm trễ thai có tăng nguy cơ lưu trong bụng mẹ. Ngay sau hội chẩn, các bác sĩ đã tư vấn cho sản phụ và chồng, hai vợ chồng đồng thuận và quyết tâm thực hiện theo kết luận của hội đồng.
Can thiệp đặt máy tạo nhịp tại chỗ cấp cứu cho bé do ngưng thở sau sinh
Sáng 28.2, ê kíp hơn 10 người tiến hành mổ lấy thai. Sau 5 phút một bé trai cân nặng 3.100g chào đời. Sau sinh, bé thở và khóc được nhưng da tím tái, nhịp tim bé chậm 52 lần/phút và sau 1 phút thì bé ngưng thở. Do đó, bé được ê kíp hồi sức sơ sinh của BV Từ Dũ và BV Nhi đồng 1 hồi sức tích cực ngay lập tức, đặt nội khí quản giúp thở cho bé và chuẩn bị phương án can thiệp đặt máy tạo nhịp tại chỗ cấp cứu.
Nguồn:
Ngày 31-3, Bệnh viện Từ Dũ (TP Hồ Chí Minh) cho biết, bệnh viện vừa phối hợp cùng Bệnh viện Chợ Rẫy phẫu thuật thành công, cứu sống bệnh nhân mang thai trong ổ bụng ở vị trí cực kỳ hiếm gặp và nguy hiểm, đe dọa trực tiếp đến tính mạng.
Bệnh nhân L.T.T, 36 tuổi, cư ngụ tại Đồng Nai, có tiền sử hai lần sinh thường và một lần thai ngoài tử cung đã phẫu thuật nội soi cắt tai vòi trái cách đây hơn 11 năm.
Lần mang thai này là sự cố ngoài ý muốn. Sau khi phát hiện mang thai và xuất hiện triệu chứng đau bụng tăng dần, bệnh nhân đến khám tại Bệnh viện Long Khánh và được chẩn đoán nghi ngờ thai trong ổ bụng khoảng 10 tuần. Ngay sau đó, bệnh nhân được chuyển tuyến khẩn cấp đến Bệnh viện Từ Dũ vào chiều 26-3.
Có tiền sử thai ngoài tử cung, thai phụ 36 tuổi được chẩn đoán mang thai ổ bụng ở vị trí cực kỳ hiếm gặp, bám sát động mạch chủ bụng, tiềm ẩn nguy cơ biến chứng cao, đe dọa tính mạng.
Tại Thành phố Hồ Chí Minh, một ca bệnh hiếm gặp có nguy cơ tử vong cao vừa được các bác sĩ cứu chữa thành công nhờ sự phối hợp nhịp nhàng giữa Bệnh viện Từ Dũ và Bệnh viện Chợ Rẫy.
Quên uống thuốc tránh thai hàng ngày, chị T uống bù thuốc khẩn cấp nhưng vẫn mang thai. Đáng sợ hơn, khối thai 10 tuần lọt ra sau phúc mạc, dính chặt vào động mạch chủ bụng.
Ca phẫu thuật “cân não” kéo dài 3 giờ giữa hai bệnh viện tuyến cuối đã cứu sống một phụ nữ mang thai ngoài tử cung ở vị trí cực hiếm, tình trạng có thể cướp đi tính mạng nếu chậm trễ.
Sáng 31.3, Bệnh viện Từ Dũ- cho biết đơn vị vừa phối hợp với các bác sĩ Bệnh viện Chợ Rẫy cứu sống ngoạn mục bệnh nhân mang thai trong ổ bụng ở vị trí cực kỳ hiếm gặp và nguy hiểm ngay sát động mạch chủ bụng.