Xét nghiệm di truyền trước làm tổ
1. Xét nghiệm di truyền trước làm tổ là gì?
Xét nghiệm di truyền trước làm tổ (Pre-implantation genetic testing – PGT) là kỹ thuật được sử dụng trong y học sinh sản để xác định những bất thường về mặt gen di truyền ở các phôi (ít phổ biến hơn là thể cực của trứng) được tạo ra qua quá trình thụ tinh ống nghiệm.
2. Các loại PGT
Có 3 loại PGT:
- PGT-M: chẩn đoán các bệnh đơn gen, giúp các cặp vợ chồng có thai không bị bệnh về gen do di truyền từ cha mẹ mang gen đột biến (Bệnh thiếu máu tán huyết Thalassemia, Bệnh máu khó đông Hemophilia…). Kỹ thuật cũng được sử dụng để chọn phôi các đặc điểm cụ thể thích hợp: giới tính hoặc phức hợp kháng nguyên bạch cầu người (HLA) tương thích với người cần…
- PGT-SR: chẩn đoán bất thường cấu trúc nhiễm sắc thể, giúp các cặp vợ chồng mang chuyển đoạn cân bằng, mất hoặc nhân đoạn nhiễm sắc thể… có thai bình thường, không bị dị tật do bất thường cấu trúc bộ nhiễm sắc thể. Kỹ thuật này có thể không phân biệt được giữa phôi bình thường và phôi mang chuyển đoạn cân bằng nhiễm sắc thể.
- PGT-A (tên cũ là Sàng lọc di truyền trước làm tổ - PGS): xét nghiệm này sử dụng để phát hiện phôi bất thường số lượng nhiễm sắc thể tự phát ở cặp vợ chồng có bộ nhiễm sắc thể bình thường. Do vậy, tránh được nguy cơ chuyển những phôi bất thường, cải thiện khả năng có thai sống.
3. PGT được chỉ định cho ai?
a. PGT-M:
- Vợ và chồng mang đột biến gen gây bệnh : Thalassemia, Teo cơ tuỷ, thiếu yếu tố đông máu FVII…
- Vợ mang đột biến gen liên kết nhiễm sắc thể giới tính X (Bệnh máu khó đông Hemophilia, loạn dưỡng cơ Duchenne/Becker…)
- Trường hợp đặc biệt:
+ Lựa chọn giới tính: bệnh di truyền liên kết giới tính
+ Bệnh di truyền khởi phát muộn (gen ung thư vú BRCA1, BRCA2…)
+ Trị liệu tế bào gốc: chọn HLA phù hợp
b. PGT-SR:
Vợ hoặc chồng mang bất thường cấu trúc nhiễm sắc thể: chuyển đoạn cân bằng nhiễm sắc thể, chuyển đoạn hoà nhập tâm Robersonian, mất hoặc nhân đoạn nhiễm sắn thể…
c. PGT-A:
- Sảy thai liên tiếp ≥ 3 lần
- Vợ lớn tuổi ( ≥ 36 tuổi)
- IVF thất bại nhiều lần (≥ 3 lần)
- Chồng vô sinh nặng (mất đoạn AZF)
4. PGT được thực hiện như thế nào?
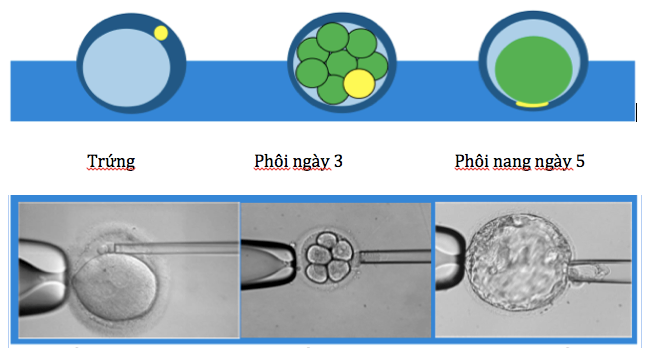
Mẫu sử dụng cho PGT thu được qua sinh thiết:
- Thể cực của trứng: chỉ có được thông tin di truyền của mẹ, được sử dụng ở các nước mà việc sinh thiết phôi không được phép: Đức, Ý, Áo…
- Phôi ngày 3: sinh thiết 1 tế bào blastomere từ 8 tế bào của phôi và chuyển phôi tươi vào ngày 5 hoặc 6. Hạn chế của phương pháp này là có thể kết quả dương hoặc âm tính giả do phôi khảm.
- Hoặc phôi ngày 5 hoặc 6 (phôi nang): 5-10 tế bào lá nuôi (trophectoderm) từ 100-150 tế bào phôi nang và chuyển phôi đông lạnh. Phương pháp này được sử dụng nhiều trên thế giới hiện nay vì lợi điểm: kinh tế, nhiều chất liệu cho xét nghiệm, hạn chế sai lỗi do khảm, ít gây tổn thương đến phôi khi sinh thiết…
Hình 1: Sinh thiết trứng hoặc phôi
Những tế bào thu được từ sinh thiết sẽ được xét nghiệm di truyền, trong khi phôi vẫn được tiếp tục nuôi cấy hoặc trữ đông.
Tại phòng xét nghiệm di truyền, mẫu sẽ được sử dụng các kỹ thuật: di truyền phân tử: PCR, PCR đa mồi, giải trình tự, kỹ thuật nucleotide dơn đa hình (SNP)… hoặc di truyền tế bào: lai huỳnh quang tại chỗ (FISH: hiện ít sử dụng vì hạn chế khảo sát), microarray (arrayCGH, SNP microarray)… để phát hiện bất thường về gen hoặc bất thường bộ nhiễm sắc thể.
5. PGT có thể thực hiện ở đâu?
Hiện nay, PGT đã được thực hiện tại bệnh viện Từ Dũ với các kỹ thuât di truyền phân tử để phát hiện bệnh về gen (bệnh alpha và beta thalassemia, teo cơ tuỷ…) và kỹ thuật array CGH để khảo sát bất thường về số lượng và cấu trúc bộ nhiễm sắc thể.
.png)
Hình 2 : Kết quả PGT-SR của phôi có mất đoạn cánh dài nhiễm sắc thể số 2 và lặp đoạn cánh dài nhiễm sắc thể 15 được khảo sát bằng phương pháp arrayCGH tại bệnh viện Từ Dũ.
Để được tư vấn chi tiết xin liên hệ:
Khoa Xét nghiệm Di truyền Y học hoặc khoa Hiếm muộn
Bệnh viện Từ Dũ
Tài liệu tham khảo:
1. ASRM. The use of preimplantation genetic testing for aneuploidy (PGT-A):
a committee opinion (2018)
2. SOGC. Technical Update: Preimplantation Genetic Diagnosis and Screening: No. 323, May 2015
3. Harton G et al. ESHRE PGD consortium best practice guidelines for organization of a PGD centre for PGD/preimplantation genetic screening. Hum Reprod. 2011;26(1):14–24.
Ths Bs Quách Thị Hoàng Oanh
Với các thông tin của bài “Thai nghén thất bại sớm: dấu hiệu lâm sàng và siêu âm mà bệnh nhân hiếm muộn cần biết” sẽ giúp bệnh nhân hiếm muộn nhận biết thai của mình phát triển có bình thường hay không, các dấu hiệu thai dọa sảy, thai ngưng tiến triển trong tử cung, … để bệnh nhân bớt hoang mang, lo lắng về tình trạng thai nghén của mình.
Nuôi phôi nang là một tiến bộ trong lĩnh vực hỗ trợ sinh sản ngày nay. Nuôi phôi nang có ý nghĩa phôi học lâm sàng, nhằm nâng cao chất lượng phôi chọn để chuyển vào buồng tử cung của người vợ trong những chu kỳ thụ tin trong ống nghiệm.
Xuất tinh ngược dòng là một tình trạng xuất tinh bất thường trong đó tinh dịch không xuất ra ngoài cơ thể qua niệu đạo mà đi ngược vào bàng quang.
Hysterosalpingography (viết tắt là chụp HSG, hay chụp buồng tử cung vòi trứng có cản quang) là một kỹ thuật chẩn đoán hình ảnh dùng tia X để kiểm tra tình trạng bên trong lòng tử cung và vòi trứng.
Kỹ thuật trữ lạnh là kỹ thuật lưu giữ mẫu tinh trùng ở nhiệt độ rất thấp (-196oC), trong thời gian từ lúc trữ đến khi sử dụng.
Là kỹ thuật thu nhận tinh trùng bằng phẫu thuật xẻ tinh hoàn, nhằm ứng dụng cho người không có tinh trùng mà không phải lý do tắc nghẽn.



