Đa ối có ảnh hưởng gì đến thai kỳ
ThS. BS. Lê Võ Minh Hương
P. Công tác xã hội
Đa ối là gì?
Đây là một tình trạng có thể gặp trong khoảng 1-4% tổng số thai kỳ, khi lượng nước ối của bào thai vượt quá mức bình thường. Đa ối có thể xảy ra ở 3 tháng giữa và 3 tháng cuối thai kỳ. Tình trạng này làm tăng tỉ lệ bệnh tật và tử vong cho thai nhi và trẻ sơ sinh. Nên nghi ngờ có đa ối khi kích thước tử cung lớn hơn so với tuổi thai tại thời điểm khám. Đa ối thường không gây triệu chứng, tuy nhiên một số trường hợp lượng nước ối tăng quá nhiều có thể gây khó thở hoặc không thoải mái cho sản phụ. Chẩn đoán đa ối thường được xác định khi khám thai và siêu âm tiền sản định kỳ.
Nguyên nhân gây nên tình trạng đa ối có thể kể đến như:
- Đái tháo đường thai kỳ.
- Các bất thường về giải phẫu bào thai hoặc phù thai.
- Rối loạn về di truyền (thường gặp như hội chứng Down, Edward, Patau)
- Đa thai và hội chứng truyền máu song thai.
- Thiếu máu bào thai.
- Bất tương hợp yếu tố Rhesus.
- Nhiễm trùng bào thai (Rubella, Toxoplasma, CMV, giang mai, parvovirus)
- Mẹ bị rối loạn chuyển hóa (như tăng calci máu)
- Một số bệnh lý hiếm gặp khác (như hội chứng Bartter, Dandy Walker)
Trong đa số trường hợp, đa ối nhẹ thường không có nguyên nhân. Nguyên nhân thường được tìm thấy ở những trường hợp đa ối mức độ từ trung bình đến nặng.
Siêu âm giúp chẩn đoán đa ối
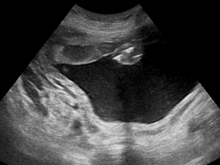 |
Siêu âm là xét nghiệm quan trọng nhất trong chẩn đoán đa ối, nó cho phép đánh giá trực tiếp thể tích nước ối thông qua đo “chỉ số ối” (AFI) hoặc đo “xoang ối sâu nhất” (SDP). Đa ối được xác định khi SDP lớn hơn 8 cm hoặc AFI lớn hơn 24 cm. Các chỉ số này cũng giúp phân loại các mức độ đa ối nhẹ, trung bình hoặc nặng.
Bên cạnh đó, siêu âm còn được dùng để đánh giá các chỉ số kích thước của thai cũng như khảo sát hình thái giải phẫu bào thai nhằm gợi ý một số nguyên nhân gây đa ối.
Độ tin cậy của chẩn đoán phụ thuộc vào kinh nghiệm và kỹ năng của bác sĩ siêu âm. Do đó, bạn được khuyên nên thực hiện khám tại một trung tâm tiền sản đáng tin cậy, với đội ngũ y bác sĩ được đào tạo chuyên sâu và có kinh nghiệm nhằm tránh bất kỳ sơ suất nào, chẳng hạn như phát hiện các dị tật thai nhi tiềm ẩn.
Tôi có cần làm thêm xét nghiệm nào khác?
Khi xác định có tình trạng đa ối, bạn cần được thực hiện:
- Xét nghiệm dung nạp glucose để loại trừ bệnh đái tháo đường thai kỳ ở mẹ.
- Tìm các dấu hiệu trên siêu âm để loại trừ thiếu máu thai, phù thai hoặc tìm các dấu hiệu bất thường giải phẫu thai.
- Tầm soát các bệnh nhiễm trùng bào thai (TORCH)
- Chọc ối và xét nghiệm di truyền nếu nghi ngờ thai dị tật bẩm sinh.
Đa ối ảnh hưởng như thế nào đến thai kỳ?
Đa ối có thể dẫn đến một số hậu quả như:
- Chuyển dạ sinh non hoặc vỡ ối non.
- Sa dây rốn.
- Nhau bong non.
- Các bất thường về ngôi thai.
- Tăng tỉ lệ mổ lấy thai.
- Băng huyết sau sinh do tử cung gò kém.
- Mẹ có thể khó thở, đau lưng bởi lượng nước ối quá nhiều.
Mục tiêu của việc điều trị là ngăn ngừa các biến chứng có thể xảy ra với thai nhi và giảm các triệu chứng của mẹ do lượng nước ối nhiều quá mức. Thuốc hỗ trợ phổi có thể được sử dụng để bảo vệ em bé
 |
nếu bạn có nguy cơ sinh non trước 34 tuần.
Phần lớn trường hợp đa ối nhẹ chỉ cần điều trị theo dõi. Một số trường hợp nặng, sản phụ cần được can thiệp để giảm lượng nước ối dư thừa. Thủ thuật chọc ối có thể cần thiết để rút bớt lượng ối dư thừa ra ngoài. Bên cạnh đó, quan trọng nhất là phải kiểm soát nguyên nhân gây đa ối. Ví dụ như ổn định đường huyết trong trường hợp có đái tháo đường thai kỳ.
Tiên lượng của một thai kỳ có đa ối tùy thuộc vào nguyên nhân bên dưới cũng như mức độ nghiêm trọng của bệnh. Đa số các trường hợp đa ối nhẹ và vô căn có tiên lượng tốt.
Khi có thai kỳ đa ối, tôi nên hỏi bác sĩ những vấn đề gì?
- Đa ối ở mức độ nào?
- Có kèm theo bất thường nào khác của thai nhi cùng tồn tại hay không?
- Sự phát triển của thai nhi có bình thường không?
- Tôi có cần làm thêm xét nghiệm nào khác không?
- Khi nào tôi cần siêu âm lại?
- Rủi ro nào có thể xảy ra với thai kỳ?
Trong quản lý thai kỳ, đo huyết áp là một thao tác tưởng chừng đơn giản nhưng lại có ý nghĩa đặc biệt quan trọng. Tăng huyết áp là dấu hiệu trung tâm của tiền sản giật – một biến chứng có thể diễn tiến âm thầm và trở nên nguy hiểm nếu không được phát hiện kịp thời. Thực tế lâm sàng cho thấy, nhiều trường hợp tiền sản giật được phát hiện từ chỉ số huyết áp bất thường trong một lần khám thai định kỳ, trước khi thai phụ có bất kỳ triệu chứng rõ ràng nào.
Cân nặng là vấn đề khá nhạy cảm đối với nhiều phụ nữ. Tuy vậy, vì lợi ích quan trọng đối với sức khỏe của bạn và em bé, việc duy trì cân nặng hợp lý trước khi mang thai là rất cần thiết. Khi bạn đạt được cân nặng khỏe mạnh, bạn không chỉ bảo vệ chính mình mà còn góp phần bảo đảm sự phát triển tốt nhất cho thai nhi. Những phụ nữ quá gầy hoặc thừa cân đều có nguy cơ cao gặp khó khăn trong thai kỳ và có thể cần được theo dõi, hỗ trợ chặt chẽ hơn. Bác sĩ hoặc nữ hộ sinh sẽ giúp bạn hiểu rõ nguy cơ liên quan đến chỉ số BMI để có hướng chăm sóc phù hợp.
Nhau bong non là một biến chứng sản khoa nghiêm trọng xảy ra khi bánh nhau tách ra khỏi thành tử cung trước khi thai nhi được sinh ra. Tình trạng này có thể gây nguy hiểm đến tính mạng của cả mẹ và thai nhi nếu không được phát hiện và xử trí kịp thời. Do đó, việc nhận biết các dấu hiệu bất thường của nhau bong non đóng vai trò rất quan trọng trong việc giảm thiểu nguy cơ tử vong và biến chứng.
Tiền sản giật là một biến chứng sản khoa nghiêm trọng, thường xuất hiện sau tuần thứ 20 của thai kỳ, đặc trưng bởi tăng huyết áp kèm theo tổn thương đa cơ quan. Bệnh có thể tiến triển âm thầm, triệu chứng ban đầu nghèo nàn, nhưng nếu không được phát hiện và theo dõi kịp thời, tiền sản giật có thể đe dọa trực tiếp đến tính mạng của cả mẹ và thai nhi.
Mỗi trẻ sơ sinh đều có thể chào đời khỏe mạnh với cân nặng khác nhau. Ở một số trẻ bình thường, cân nặng của chúng có thể nhỏ hơn hoặc lớn hơn phần lớn các trẻ khác. Tuy nhiên, khi thai nhi trong bụng không phát triển tốt như chúng ta mong đợi, tình trạng này được gọi là thai giới hạn tăng trưởng (FGR).
Siêu âm hình thái học thai nhi trong tam cá nguyệt đầu tiên (11–14 tuần) là một bước tiến quan trọng trong sàng lọc dị tật bẩm sinh sớm, nhờ những tiến bộ trong kỹ thuật chẩn đoán hình ảnh.



