Giảm tiểu cầu miễn dịch do thuốc
DS. Dương Thị Thanh Sương (Lược dịch)
Khoa Dược
Giảm tiểu cầu không rõ nguyên nhân là một vấn đề cần được quan tâm và lưu ý, nhất là ở những bệnh nhân đang nhập viện hoặc đang sử dụng các loại thuốc mới. Bài viết này nhằm thảo luận về việc giảm tiểu cầu miễn dịch do sự phá hủy tiểu cầu thông qua trung gian kháng thể do tiếp xúc với một loại thuốc dẫn đến giảm tiểu cầu đơn độc (những dòng tế bào khác bình thường).
Giảm tiểu cầu được định nghĩa là số lượng tiểu cầu giảm dưới 150.000/μL. Một vài trường hợp có số lượng tiểu cầu bình thường đã thấp hơn mức này, do đó không cần xét nghiệm hay can thiệp thêm.
Những nguyên nhân gây giảm tiểu cầu:
- Giảm tiểu cầu giả: vón cục tiểu cầu trong ống nghiệm,…
- Giảm tiểu cầu nguyên phát
- Giảm tiểu cầu miễn dịch do thuốc
- Sử dụng đồ uống có chứa quinine (nước tăng lực, chanh đắng), quả óc chó, một số trà thảo mộc.
- Nhiễm trùng
- Cường lách do bệnh gan mạn tính
- Uống rượu bia
- Thiếu hụt chất dinh dưỡng (vitamin B12, folate, đồng)
- Bệnh toàn thân, ban đỏ tự miễn, viêm khớp dạng thấp
- Đang mang thai
- Các bệnh về máu (thiếu máu không tái tạo, giảm tiểu cầu di truyền, ung thư, loạn sản tủy,…)
Cơ chế giảm tiểu cầu miễn dịch do thuốc
- Kháng thể xuất hiện tự nhiên: liên kết yếu với các tế bào tự thân. Trong trường hợp này có thể quan sát thấy tiểu cầu giảm rất nhanh.
- Gắn kết thuốc với bề mặt tiểu cầu gây ra sự biến đổi về hình dạng của protein bề mặt, dẫn đến kích thích hình thành kháng thể kháng tiểu cầu.
- Kháng thể kháng tiểu cầu phụ thuộc vào thuốc có thể có tính đặc hiệu với các chất chuyển hóa của thuốc.
- Các kháng thể phụ thuộc vào thuốc thường không phản ứng chéo với các loại thuốc khác nhau, nhưng có cấu trúc phân tử tương tự. Do đó, có thể hỗ trợ việc sử dụng các thuốc khác cùng nhóm ở bệnh nhân có tiền sử giảm tiểu cầu miễn dịch do thuốc trong trường hợp biết được độ đặc hiệu của các kháng thể.
- Một số loại thuốc gây giảm tiểu cầu miễn dịch cùng với việc ức chế tủy xương.
- Một số loại thuốc có thể thúc đẩy tình trạng giảm tiểu cầu qua trung gian miễn dịch, do đó tình trạng giảm tiểu cầu có thể bắt đầu hoặc tiếp tục ngay cả khi ngừng thuốc.
Một số thuốc có liên quan đến giảm tiểu cầu miễn dịch
- Quinine, quinidine
- Ibuprofen
- Heparin
- Kháng sinh: nhóm beta-lactam (penicillin, cephalosporin, flucloxacillin), linezolid, trimethoprim-sulfamethoxazole, vancomycin, rifampịn,…
Thời điểm khởi phát: với trường hợp điển hình của giảm tiểu cầu miễn dịch do thuốc, số lượng tiểu cầu giảm xảy ra trong vòng 2 tuần sau khi tiếp xúc với thuốc. Tuy nhiên, nếu bệnh nhân đã mẫn cảm với thuốc do tiếp xúc trước đó, tình trạng giảm tiểu cầu có thể khởi phát nhanh hơn (vài giờ sau khi sử dụng thuốc).
Mức độ nghiêm trọng: Giảm tiểu cầu miễn dịch do thuốc thường nghiêm trọng, số lượng tiểu cầu có thể giảm dưới 20.000/μL.
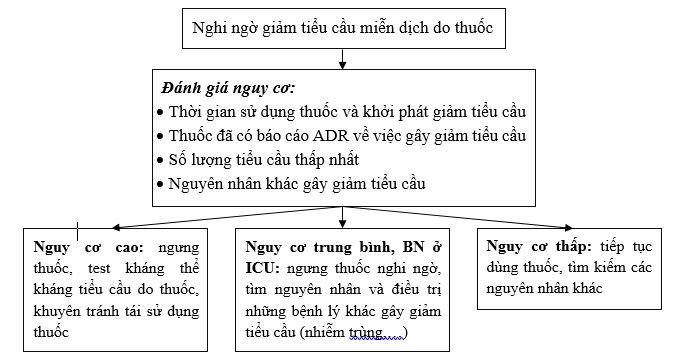
Đánh giá và xử trí trường hợp nghi ngờ giảm tiểu cầu miễn dịch do thuốc
Chẩn đoán phân biệt:
- Giảm tiểu cầu nguyên phát: là một tình trạng tự miễn, biểu hiện giảm tiểu cầu khởi phát mà không rõ nguyên nhân, tiểu cầu vẫn tiếp tục giảm khi ngưng thuốc.
- Nhiễm trùng huyết, đông máu nội mạch lan tỏa: tình trạng giảm tiểu cầu kèm theo sốt, tăng/giảm bạch cầu trung tính, xét nghiệm đông máu bất thường.
- Ban xuất huyết sau truyền máu: một biến chứng hiếm gặp sau khi truyền bất kỳ sản phẩm máu nào có chứa tiểu cầu. Trong trường hợp này, bệnh nhân thường có tiền sử truyền máu trong 7 – 10 ngày trước đó và có đáp ứng với liệu pháp ức chế miễn dịch.
Tài liệu tham khảo: Drug-induced immune thrombocytopenia – Uptodate truy cập ngày 07/5/2024.
Báo cáo hoạt động theo dõi adr năm 2025 của Bệnh viện Từ Dũ
Phức hợp kháng thể – thuốc (antibody–drug conjugates, ADC) hiện là một trong những bước tiến quan trọng trong điều trị ung thư vú giai đoạn sớm hoặc di căn với những biến đổi HER2 (yếu tố tăng trưởng biểu bì ở người), được chứng minh về đáp ứng, thời gian sống còn và độ an toàn. Với hiệu quả ngày càng tăng của ADC trong ung thư vú với HER2 dương tính (HER2+), nhiều tranh luận đang diễn ra xoay quanh việc kết hợp và trình tự điều trị tối ưu, cũng như những nghiên cứu mở rộng cho các thuốc khác.
Bệnh trào ngược dạ dày thực quản (GERD) với các triệu chứng ợ nóng, buồn nôn … rất phổ biến trong thai kỳ, ảnh hưởng 30- 80% phụ nữ mang thai (1). Với tần suất và mức độ nghiêm trọng của các triệu chứng tăng lên vào cuối thai kỳ. Mục tiêu điều trị là làm giảm các triệu chứng cho thai phụ mà không gây hại cho thai nhi.
Có ba loại muối tiêm benzylpenicillin cần được phân biệt rõ. Ba loại muối này không thể thay thế cho nhau về mặt lâm sàng.
- Benzylpenicillin natri
- Benzathin benzylpenicillin
- Procain benzylpenicillin
Vitamin D đóng vai trò quan trọng trong sức khỏe thai kỳ và sự phát triển của trẻ. Thiếu vitamin D trong giai đoạn mang thai liên quan đến nhiều nguy cơ bất lợi đối với mẹ và thai nhi. Các hướng dẫn mới hiện nay khuyến cáo phụ nữ mang thai nên được bổ sung vitamin D, mặc dù mức nồng độ tối ưu vẫn chưa được thống nhất.
Tiền đái tháo đường đang gia tăng nhanh và có thể tiến triển thành đái tháo đường tuýp 2 cũng như các biến chứng tim mạch nếu không được can thiệp kịp thời. Dinh dưỡng là yếu tố then chốt trong điều hòa đường huyết, trong đó việc đánh giá tác động của thực phẩm nguyên vẹn lên các chỉ số chuyển hoá ngày càng được quan tâm.