Khi nào bắt đầu dùng kháng sinh phổ rộng?
Khoa Dược - (Lược dịch)
Kháng sinh (KS) phổ rộng được xem như “thần dược” để điều trị các bệnh nhiễm trùng nghiêm trọng hoặc đe dọa tính mạng khi tác nhân gây bệnh chưa được xác định. Mục đích sử dụng KS phổ rộng nhằm bao phủ nhiều loại tác nhân vi khuẩn gram dương và gram âm, bao gồm cả các tác nhân kháng thuốc trong khi chờ kết quả nuôi cấy. Tuy nhiên, việc sử dụng bừa bãi các KS phổ rộng cũ và mới đã góp phần đáng kể vào sự gia tăng tình trạng kháng kháng sinh (AMR) – một vấn đề sức khỏe toàn cầu đáng lưu ý. Tình hình kháng thuốc trở nên trầm trọng hơn do việc sử dụng thường xuyên các thiết bị xâm lấn, chẳng hạn như máy thở và ống thông. Hơn nữa, môi trường ICU tạo điều kiện cho việc truyền gen kháng thuốc, làm trầm trọng thêm vấn đề này. Ngoài ra, việc sử dụng quá mức và kéo dài các loại KS phổ rộng góp phần làm tăng chi phí chăm sóc, độc tính và gia tăng tình trạng viêm đại tràng do Clostridioides difficile. Quản lý chẩn đoán, bao gồm cả việc sử dụng các công cụ sinh học phân tử mới, một cách chính xác và kịp thời giúp định hướng bác sĩ lâm sàng kê đơn KS phổ rộng chỉ khi cần thiết.
Lợi ích tiềm năng của kháng sinh phổ rộng
Việc dự đoán các yếu tố nguy cơ đối với việc mắc các vi khuẩn đa kháng thuốc (MDRO) kết hợp với dữ liệu dịch tễ, từ đó sẽ cho ra các hướng dẫn lựa chọn KS theo kinh nghiệm. Trong một số trường hợp, cần phải dùng KS phổ rộng và liệu pháp kết hợp theo kinh nghiệm vì một loại thuốc duy nhất có thể không đủ để giải quyết tất cả các rủi ro, đặc biệt là ở những bệnh nhân nặng. Một số trường hợp cụ thể đòi hỏi phải sử dụng KS phổ rộng nhằm mục tiêu chống lại MDRO. Ví dụ: sử dụng meropenem cho bệnh nhiễm trùng huyết do Enterobacterales kháng cephalosporin thế hệ III, ceftazidime-avibactam hoặc meropenem–vaborbactam cho các bệnh nhiễm trùng nặng do Enterobacterales kháng carbapenem và ceftolozane-tazobactam cho viêm phổi mắc phải trong bệnh viện liên quan đến thở máy hoặc các bệnh nhiễm trùng do Pseudomonas aeruginosa kháng carbapenem. Bên cạnh đó, việc sử dụng một số loại KS phổ rộng còn dựa trên những cân nhắc khác như khả năng thâm nhập mô và tối ưu hóa dược động/ dược lực học. Ví dụ, nên ưu tiên dùng ceftriaxon hơn amoxicillin cho các bệnh nhiễm trùng hệ thần kinh trung ương mắc phải trong cộng đồng, dùng meropenem hơn piperacillin–tazobactam cho các bệnh nhiễm trùng hệ thần kinh trung ương trong bệnh viện.
Mặt trái của việc sử dụng kháng sinh phổ rộng không cần thiết
Các nghiên cứu gần đây cho thấy liệu pháp KS phổ rộng ban đầu có liên quan đến kết quả điều trị kém. Nghiên cứu của Webb và cộng sự được thực hiện trên 1.995 bệnh nhân bị viêm phổi mắc phải trong cộng đồng, trong số đó, 39,7% được dùng KS phổ rộng, nhưng chỉ có 3% nhiễm trùng do MDRO. Ngoài ra, điều trị bằng KS phổ rộng có liên quan đến việc tăng tỷ lệ tử vong và có liên quan đến các tác dụng phụ của KS (17,5%). Trong một nghiên cứu khác gồm 15.183 người lớn bị nhiễm trùng huyết mắc phải trong cộng đồng, có 12.398 (81,6%) người đã được dùng KS theo kinh nghiệm đầy đủ. Có dưới 30% các trường hợp là do MDRO. Cũng trong nghiên cứu này, có đến 8.405 trường hợp (67,8%) được sử dụng KS phổ rộng không cần thiết (được định nghĩa là KS bao phủ Staphylococcus aureus kháng methicillin, enterococci kháng vancomycin (VRE) và vi khuẩn Gram âm kháng ceftriaxone (GNB), nhưng không có loại nào trong số này được phân lập). Bên cạnh đó, tình trạng tổn thương thận cấp tính và nhiễm trùng C. difficile cũng gia tăng.
Vai trò của các xét nghiệm chẩn đoán nhanh
Đánh giá sớm các yếu tố nguy cơ cho phép phân loại bệnh nhân thành các nhóm có nguy cơ thấp, trung bình và cao đối với các bệnh nhiễm trùng gây ra bởi MDRO. Sau giai đoạn này, các xét nghiệm chẩn đoán nhanh được thực hiện trên các mẫu thích hợp, từ đó sẽ điều chỉnh liệu pháp nhắm đúng mục tiêu và tránh các loại KS phổ rộng không cần thiết.
Việc chẩn đoán vi sinh kịp thời có thể làm giảm sử dụng thuốc KS phổ rộng theo kinh nghiệm hoặc cho phép giảm leo thang nhanh chóng. Dựa vào kết quả nuôi cấy được thực hiện trước khi bắt đầu điều trị và tình trạng cải thiện tình trạng lâm sàng sẽ giúp hợp lý hóa thuốc KS và giảm leo thang trong vòng 24–72 giờ.
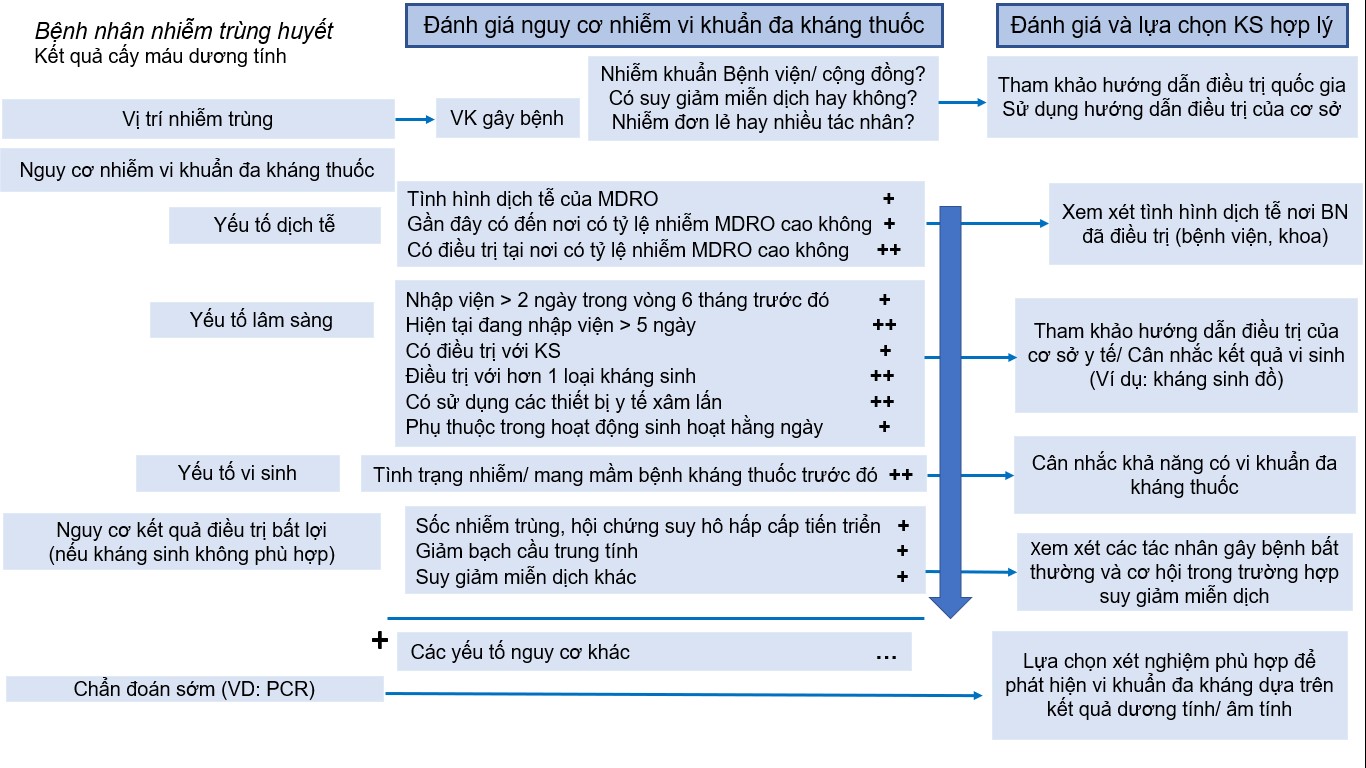

Hình. Đánh giá nguy cơ nhiễm vi khuẩn đa kháng và lựa chọn KS hợp lý
Nguồn
Timsit JF, Depuydt P, Kanj SS. When should I start broad-spectrum antibiotics? Intensive Care Med. 2024 Nov;50(11):1908-1911
Việc kê đơn kháng sinh, kháng nấm ở phụ nữ cho con bú luôn tiềm ẩn nguy cơ đối với trẻ bú mẹ. Mặc dù, các dữ liệu cho thấy đa số kháng sinh, kháng nấm thường sử dụng, có thể bài tiết vào sữa mẹ nhưng ít gây hại đến trẻ bú mẹ. Tuy nhiên, vẫn có quan điểm về việc ngưng cho con bú mẹ hoặc trì hoãn điều trị không phù hợp. Điều này có thể ảnh hưởng đến sức khỏe của người phụ nữ và ảnh hưởng đến lợi ích của việc nuôi con bằng sữa mẹ. Do đó, việc xây dựng nguồn thông tin về tính an toàn của nhóm thuốc này đối với phụ nữ cho con bú là rất cần thiết. Đây sẽ là nguồn dữ liệu tham khảo đáng tin cậy để tư vấn và sử dụng kháng sinh, kháng nấm ở phụ nữ cho con bú. Qua đó, góp phần vào việc sử dụng thuốc hiệu quả, an toàn và hợp lý trên đối tượng người bệnh là phụ nữ đang trong thời kỳ nuôi con bằng sữa mẹ.
Báo cáo hoạt động theo dõi adr năm 2025 của Bệnh viện Từ Dũ
Phức hợp kháng thể – thuốc (antibody–drug conjugates, ADC) hiện là một trong những bước tiến quan trọng trong điều trị ung thư vú giai đoạn sớm hoặc di căn với những biến đổi HER2 (yếu tố tăng trưởng biểu bì ở người), được chứng minh về đáp ứng, thời gian sống còn và độ an toàn. Với hiệu quả ngày càng tăng của ADC trong ung thư vú với HER2 dương tính (HER2+), nhiều tranh luận đang diễn ra xoay quanh việc kết hợp và trình tự điều trị tối ưu, cũng như những nghiên cứu mở rộng cho các thuốc khác.
Bệnh trào ngược dạ dày thực quản (GERD) với các triệu chứng ợ nóng, buồn nôn … rất phổ biến trong thai kỳ, ảnh hưởng 30- 80% phụ nữ mang thai (1). Với tần suất và mức độ nghiêm trọng của các triệu chứng tăng lên vào cuối thai kỳ. Mục tiêu điều trị là làm giảm các triệu chứng cho thai phụ mà không gây hại cho thai nhi.
Có ba loại muối tiêm benzylpenicillin cần được phân biệt rõ. Ba loại muối này không thể thay thế cho nhau về mặt lâm sàng.
- Benzylpenicillin natri
- Benzathin benzylpenicillin
- Procain benzylpenicillin
Vitamin D đóng vai trò quan trọng trong sức khỏe thai kỳ và sự phát triển của trẻ. Thiếu vitamin D trong giai đoạn mang thai liên quan đến nhiều nguy cơ bất lợi đối với mẹ và thai nhi. Các hướng dẫn mới hiện nay khuyến cáo phụ nữ mang thai nên được bổ sung vitamin D, mặc dù mức nồng độ tối ưu vẫn chưa được thống nhất.



