Y học bào thai bệnh viện Từ Dũ mang lại những kết quả như mong đợi
BS CKII Bùi Thị Hồng Nhu
Trưởng phòng Công tác xã hội
Cùng với sự phát triển y học bào thai của thế giới, tại đơn vị chẩn đoán tiền sản thuộc khoa Chăm sóc trước sinh Bệnh viện Từ Dũ cũng đã phát triển nhiều kỹ thuật giúp chẩn đoán sớm các bệnh lý bất thường trong thai kỳ. Đồng thời bệnh viện cũng đã xây dựng và phát triển các kỹ thuật can thiệp điều trị từ trong bụng mẹ ở một số bệnh lý sau khi được chẩn đoán như các biến chứng của hội chứng truyền máu trong song thai cần phải giảm ối, cặp đốt laser mạch máu thông nối, truyền máu bào thai, truyền ối….giúp cứu sống được nhiều em bé, mang hạnh phúc đến cho nhiều gia đình.
Gần đây nhất là trường hợp chị N.L.T.N 25 tuổi nhà ở Khánh Hòa đến bệnh viện Từ Dũ trong tình trạng nhịp tim thai bé chậm 50 lần/phút ở tuổi thai 29-30 tuần (thông thường nhịp tim thai giai đoạn này là 140-160 lần/ phút). Trước đó chị N. có khám thai tại địa phương và tại Đà Nẵng cũng phát hiện tình trạng nhịp tim thai chậm bất thường này nên chị quyết định đến bệnh viện Từ Dũ để điều trị nhằm tìm cơ hội sống cho em bé.
Tại khoa Chăm sóc trước sinh chị N. được kiểm tra toàn bộ sức khỏe của mẹ và bé phát hiện bé bị tình trạng nhịp tim thai chậm bất thường đơn độc mà chuyên môn gọi là Block nhĩ –thất (block A-V) độ III. Đây là một bệnh lý do sự tắc nghẽn việc dẫn truyền tín hiệu từ tâm nhĩ xuống tâm thất. Ngoài ra bé không kèm theo bất cứ sự bất thường về cấu trúc của tim hay cấu trúc các cơ quan nào khác. Với sự bất thường này của bé, các Bác sĩ tiến hành sàng lọc một số bệnh lý liên quan phát hiện mẹ có hiện diện kháng thể kháng Ro/SSA gợi ý bệnh lý hệ thống tự miễn và được các bác sĩ chuyên khoa bệnh viện Chợ Rẫy chẩn đoán chị N. bị bệnh Lupus ban đỏ hệ thống. Đây là một bệnh lý có thể gây ảnh hưởng đến tất cả cơ quan quan trọng trong cơ thể như: thận, não, tim, phổi, mạch máu….cần được điều trị lâu dài để hạn chế các biến chứng này và đặc biệt ảnh hưởng đến thai nhi nếu người mẹ mang thai như sẩy thai, thai chết lưu, block nhĩ- thất….
Về phần bệnh lý của bé, khoa đã tiến hành hội chẩn với các bác sĩ chuyên khoa tim mạch bệnh viện Nhi đồng II nhiều lần quyết định sẽ can thiệp đặt máy tạo nhịp cho bé ngay sau sinh. Khi thai được 35-36 tuần bé có biểu hiện suy tim, tim to biểu hiện của sự quá tải tuần hoàn nên các bác sĩ quyết định phẫu thuật lấy thai ra ngoài để đặt máy tạo nhịp ngay lập tức, hỗ trợ hoạt động cho tim bé được tốt hơn.
Ngày 13/9/2022, hai ê-kip phẫu thuật và ê-kip gây mê hồi sức được bố trí chuẩn bị một cách tốt nhất có thể, lúc 15 giờ 55 phút, chị N. được tiến hành mổ lấy thai và sau 5 phút 1 bé trai được đưa ra ngoài trong sự sẵn sàng của tất cả nhân viên y tế trong kip mổ, các bác sĩ tim mạch bệnh viện Nhi đồng II ngay lập tức tiến hành phẫu thuật đặt máy tạo nhịp cho bé.
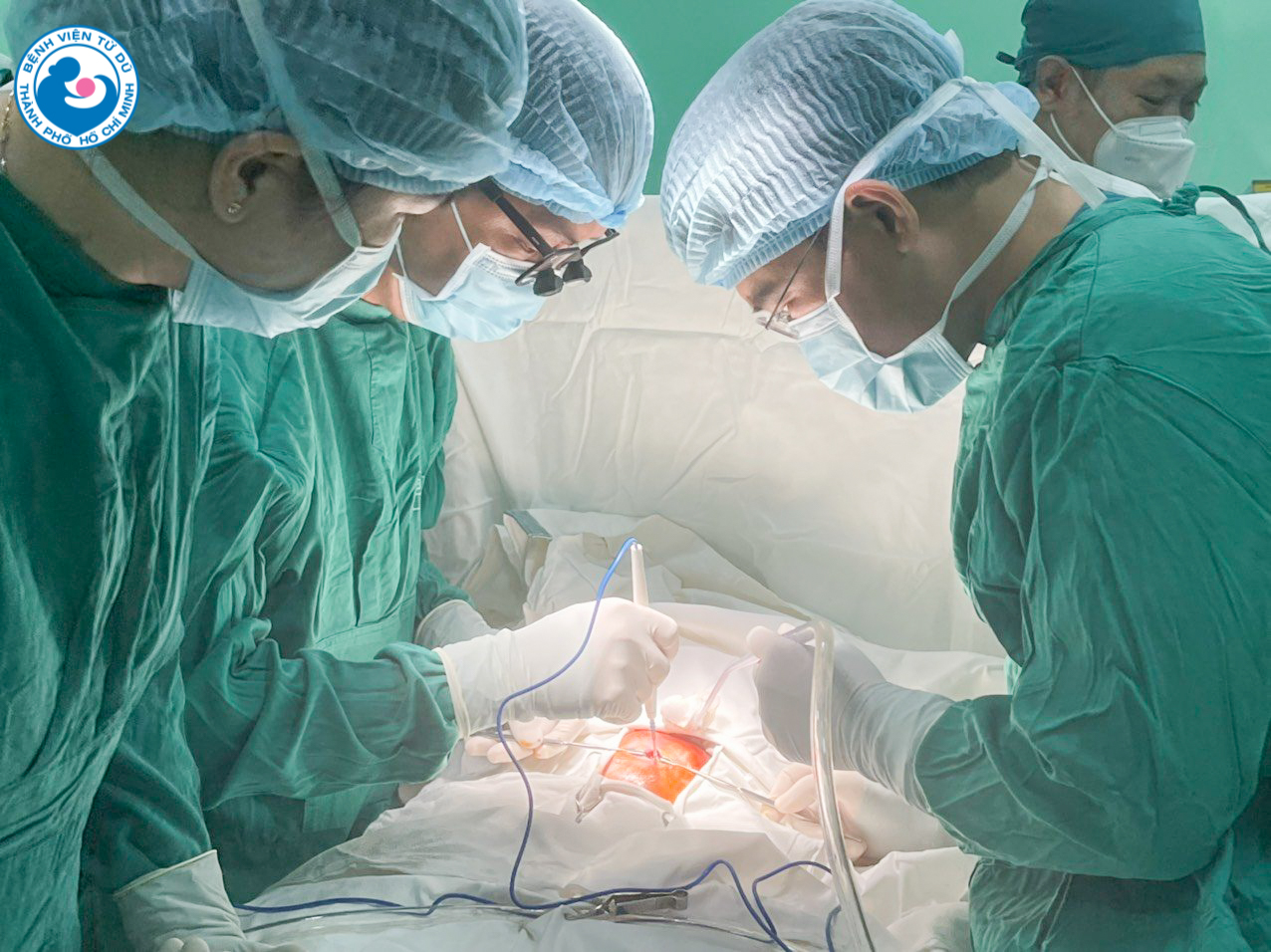
E-kip phẫu thuật cho chị N.
Sau phẫu thuật tình trạng nhịp tim và hô hấp của bé khá ổn định và bé được chuyển về bệnh viện Nhi đồng II theo dõi tiếp.

Em bé được bác sĩ bệnh viện Nhi đồng II phẫu thuật đặt máy tạo nhịp ngay khi ra khỏi bụng mẹ
Sau 7 ngày điều trị, sinh hiệu ổn định dần, bé có thể tự thở được, nhịp tim ổn định, bú tốt, hồng hào hơn, dự kiến xuất viện trong vài ngày tới. Tình trạng sau mổ của mẹ cũng rất tốt, hết sốt, vết thương lành tốt, vận động, đi lại, ăn uống bình thường và được xuất viện trong niềm vui, niềm hân hoan của cả 2 vợ chồng. Bệnh viện cũng dặn dò cẩn thận về việc theo dõi và tiếp tục điều trị bệnh lý Lupus ban đỏ của chị N. nhằm tránh các biến chứng xảy ra.

Sức khỏe chị N. đã ổn định sau mổ.
Chúc 2 mẹ con chị N. có thật nhiều sức khỏe, sống vui khỏe mỗi ngày.
Sáng nay, ngày 𝟑𝟏/𝟑/𝟐𝟎𝟐𝟔 cả ekip của 2 bệnh viện: Bệnh viện Từ Dũ và Bệnh viện Chợ Rẫy vui mừng khi gặp lại chị T trước khi xuất viện và dặn dò tỉ mỉ các vấn đề mà chị T cần chăm sóc, theo dõi tái khám lại sau khi về nhà. Chị T cũng vừa mới biết mình đã trải qua một cơn thập tử nhất sinh mà trước đó chị hầu như không biết rõ nhiều về bệnh lý của mình.
Sáng ngày 25/3/2026, tại hội trường khu D, Bệnh viện Từ Dũ đã tổ chức chương trình chào mừng Ngày Công tác xã hội Việt Nam, đồng thời kỷ niệm 10 năm thành lập Phòng Công tác xã hội. Sự kiện diễn ra trong không khí trang trọng, ấm áp với sự tham dự của Ban Giám đốc bệnh viện, lãnh đạo các khoa phòng, đại diện các đơn vị phối hợp cùng nhiều mạnh thường quân.
Bệnh viện Từ Dũ vừa thực hiện thành công một trường hợp phẫu thuật đặc biệt khó, bóc tách khối u xơ tử cung kích thước rất lớn, nặng gần 𝟏𝟐 𝐤𝐠 – to nhất từ trước đến nay, trên bệnh nhân nữ 𝟐𝟓 tuổi, đồng thời bảo tồn được tử cung, mở ra cơ hội sinh sản cho người bệnh.
Bệnh viện Từ Dũ đang được tiến hành sửa chữa. Trong thời gian này, bệnh viện đã sắp xếp lại các khu vực khám bệnh để đảm bảo mọi hoạt động vẫn diễn ra bình thường và thuận tiện cho người bệnh.
Trong không khí rộn ràng của ngày Quốc tế Phụ nữ 8/3, Bệnh viện Từ Dũ đã tổ chức một buổi lễ ấm áp và ý nghĩa nhằm tôn vinh những người phụ nữ đang ngày đêm cống hiến thầm lặng cho sự sống. Tại nơi mỗi ngày đều vang lên những tiếng khóc chào đời đầu tiên, vai trò của người phụ nữ lại càng trở nên thiêng liêng và đặc biệt.
Sáng 27/2, trong không khí ấm áp của Ngày Thầy thuốc Việt Nam, các cô, các chú, các anh chị cán bộ hưu trí của Bệnh viện Từ Dũ đã trở về mái nhà thân thương – nơi từng gửi gắm cả một thời thanh xuân tận tụy với nghề.



